இரைப்பைக் குடல் பாதையின் சப்மியூகோசல் கட்டிகள் (SMT) என்பவை மஸ்குலாரிஸ் மியூகோசா, சப்மியூகோசா அல்லது மஸ்குலாரிஸ் ப்ராப்ரியா ஆகியவற்றிலிருந்து உருவாகும் மேலெழுந்த புண்கள் ஆகும், மேலும் இவை குடலுக்கு வெளியேயும் ஏற்படலாம். மருத்துவத் தொழில்நுட்பத்தின் வளர்ச்சியுடன், பாரம்பரிய அறுவை சிகிச்சை முறைகள் படிப்படியாக குறைந்தபட்ச ஊடுருவல் சிகிச்சை முறைகளின் சகாப்தத்திற்குள் நுழைந்துள்ளன.எண்டோஸ்கோபிக் அறுவை சிகிச்சை மற்றும் ரோபோடிக் அறுவை சிகிச்சை. இருப்பினும், மருத்துவப் பயன்பாட்டில், "அறுவை சிகிச்சை" எல்லா நோயாளிகளுக்கும் பொருத்தமானதல்ல என்பது கண்டறியப்பட்டுள்ளது. சமீபத்திய ஆண்டுகளில், எண்டோஸ்கோபிக் சிகிச்சையின் மதிப்பு படிப்படியாகக் கவனத்தைப் பெற்றுள்ளது. எஸ்.எம்.டி-யின் எண்டோஸ்கோபிக் நோயறிதல் மற்றும் சிகிச்சை குறித்த சீன நிபுணர் கருத்தொற்றுமையின் சமீபத்திய பதிப்பு வெளியிடப்பட்டுள்ளது. இந்தக் கட்டுரையில் அது தொடர்பான தகவல்களைச் சுருக்கமாக அறிந்துகொள்ளலாம்.
1.SMT தொற்றுநோய் கதாபாத்திரம்புள்ளிவிவரங்கள்
(1) SM இன் நிகழ்வுசெரிமானப் பாதையின் பல்வேறு பகுதிகளில் டெஸ்டோஸ்டிரோன் சீரற்று காணப்படுகிறது, மேலும் எஸ்.எம்.டி (SMT) ஏற்படுவதற்கு வயிறு மிகவும் பொதுவான இடமாகும்.
பல்வேறு நிகழ்வுகளின்செரிமான மண்டலத்தின் பகுதிகள் சீரற்றவை, மேல் செரிமான மண்டலமே மிகவும் பொதுவானது. இவற்றில், மூன்றில் இரண்டு பங்கு இரைப்பையிலும், அதனைத் தொடர்ந்து உணவுக்குழல், முன்சிறுகுடல் மற்றும் பெருங்குடலிலும் ஏற்படுகின்றன.
(2) ஹிஸ்டோபாத்தாலஜிக்கல்SMT-யின் வகைகள் சிக்கலானவை, ஆனால் பெரும்பாலான SMT-கள் தீங்கற்ற புண்களாகும், மேலும் ஒரு சில மட்டுமே வீரியம் மிக்கவை.
A.SMT-ல் எதுவும் அடங்காதுஇடமாறிய கணையத் திசு மற்றும் புற்றுநோய்க் கட்டிகள் போன்ற புற்றுநோய் அல்லாத பாதிப்புகள்.
B. நியோபிளாஸ்டிக் புண்களுக்கு மத்தியில்இரைப்பை-குடல் லியோமயோமாக்கள், லிப்போமாக்கள், புருசெல்லா அடினோமாக்கள், கிரானுலோசா செல் கட்டிகள், ஷ்வானோமாக்கள் மற்றும் குளோமஸ் கட்டிகள் போன்றவை பெரும்பாலும் தீங்கற்றவை, மேலும் 15% க்கும் குறைவானவை மட்டுமே திசுக்களில் தீய கட்டிகளாகத் தோன்றக்கூடும்.
சி. இரைப்பை குடல் ஸ்ட்ரோமாSMT-யில் காணப்படும் GIST கட்டிகள் மற்றும் நியூரோஎண்டோகிரைன் கட்டிகள் ஆகியவை ஒரு குறிப்பிட்ட அளவு வீரியம் மிக்க சாத்தியக்கூறு கொண்ட கட்டிகளாகும், ஆனால் இது அவற்றின் அளவு, இருப்பிடம் மற்றும் வகையைப் பொறுத்தது.
D. SMT-யின் இருப்பிடம் தொடர்புடையதுநோயியல் வகைப்பாட்டின்படி: அ. லியோமயோமாக்கள் உணவுக்குழாயில் ஏற்படும் மென்மையான தசைக்கட்டிகளின் (SMT) ஒரு பொதுவான நோயியல் வகையாகும். இவை உணவுக்குழாய் SMT-களில் 60% முதல் 80% வரை உள்ளன, மேலும் இவை உணவுக்குழாயின் நடு மற்றும் கீழ் பகுதிகளில் ஏற்பட அதிக வாய்ப்புள்ளது; ஆ. இரைப்பை SMT-களின் நோயியல் வகைகள் ஒப்பீட்டளவில் சிக்கலானவை, அவற்றுள் GIST, லியோமயோ ஆகியவை அடங்கும்.இ. லிப்போமாக்கள் மற்றும் நீர்க்கட்டிகள் முன்சிறுகுடலின் கீழ்நோக்கிய மற்றும் குமிழ்ப்பகுதிகளில் அதிகமாகக் காணப்படுகின்றன; ஈ. கீழ் இரைப்பை குடல் பாதையின் SMT-களில், லிப்போமாக்கள் பெருங்குடலிலும், NET-கள் மலக்குடலிலும் அதிகமாகக் காணப்படுகின்றன.
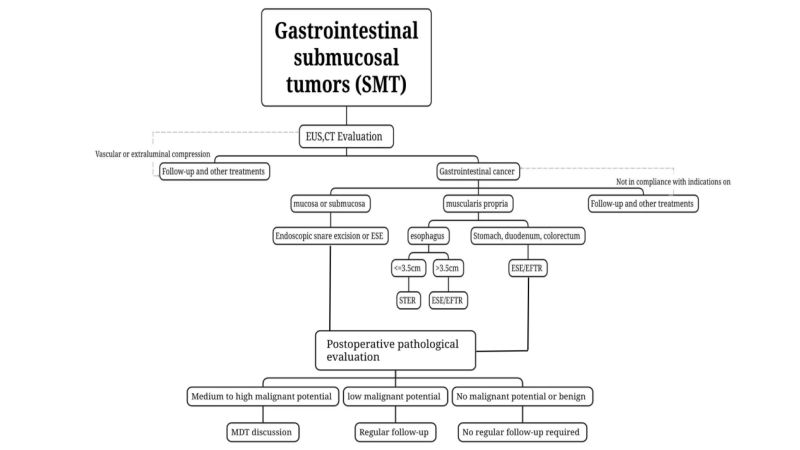
(3) கட்டிகளைத் தரப்படுத்தவும், சிகிச்சையளிக்கவும், மதிப்பீடு செய்யவும் CT மற்றும் MRI ஐப் பயன்படுத்தவும். தீங்கானதாக இருக்கலாம் என சந்தேகிக்கப்படும் அல்லது பெரிய கட்டிகளைக் கொண்ட (நீண்ட) SMTகளுக்கு.விட்டம் 2 செ.மீ-க்கு மேல் இருந்தால், CT மற்றும் MRI பரிந்துரைக்கப்படுகிறது.
CT மற்றும் MRI உள்ளிட்ட பிற பிம்பவியல் முறைகளும் SMT நோயறிதலுக்கு மிகுந்த முக்கியத்துவம் வாய்ந்தவை. அவை கட்டி தோன்றும் இடம், வளர்ச்சி முறை, புண்ணின் அளவு, வடிவம், மடிப்புப் பிரிவுகளின் இருப்பு அல்லது இல்லாமை, அடர்த்தி, ஒருபடித்தன்மை, மேம்பாட்டு அளவு மற்றும் எல்லைக் கோடு போன்றவற்றை நேரடியாகக் காண்பிக்க முடியும். மேலும், கட்டி தடிமனாக உள்ளதா மற்றும் அதன் தடிமன் என்ன என்பதையும் கண்டறிய முடியும்.இரைப்பை-குடல் சுவரின் வீக்கம். மிக முக்கியமாக, இந்தப் பிம்பப் பரிசோதனைகள், புண்ணின் அருகிலுள்ள கட்டமைப்புகளில் ஊடுருவல் உள்ளதா என்பதையும், சுற்றியுள்ள பெரிட்டோனியம், நிணநீர் கணுக்கள் மற்றும் பிற உறுப்புகளில் மெட்டாஸ்டாசிஸ் உள்ளதா என்பதையும் கண்டறிய முடியும். கட்டிகளின் மருத்துவத் தரம் பிரித்தல், சிகிச்சை மற்றும் முன்கணிப்பு மதிப்பீட்டிற்கான முக்கிய முறையாக இவை விளங்குகின்றன.
(4) திசு மாதிரி எடுப்பது பரிந்துரைக்கப்படவில்லைலிப்போமாக்கள், நீர்க்கட்டிகள் மற்றும் இடமாறிய கணையம் போன்ற, வழக்கமான எண்டோஸ்கோபியுடன் EUS-ஐ இணைத்து கண்டறியக்கூடிய தீங்கற்ற SMT-களுக்கு இது பரிந்துரைக்கப்படுகிறது.
வீரியம் மிக்கதாக சந்தேகிக்கப்படும் புண்களுக்கு அல்லது வழக்கமான எண்டோஸ்கோபியுடன் இணைந்த EUS மூலம் தீங்கற்ற அல்லது வீரியம் மிக்க புண்களைக் கண்டறிய முடியாதபோது, EUS வழிகாட்டுதலுடன் கூடிய மெல்லிய ஊசி உறிஞ்சல்/பயாப்சி பயன்படுத்தப்படலாம் (எண்டோஸ்கோபிக் அல்ட்ராசோனோகிராபி வழிகாட்டுதலுடன் கூடிய மெல்லிய ஊசி உறிஞ்சல்/பயாப்சி).ஊசிவழி உறிஞ்சல்/பயாப்சி (EUS-FNA/FNB), சளிச்சவ்வு கீறல் பயாப்சி (சளிச்சவ்வு கீறல் உதவியுடன் செய்யப்படும் பயாப்சி, MIAB) போன்றவற்றின் மூலம் அறுவை சிகிச்சைக்கு முந்தைய நோயியல் மதிப்பீட்டிற்காக பயாப்சி மாதிரிகள் எடுக்கப்படுகின்றன. EUS-FNA-வின் வரம்புகள் மற்றும் அதன் விளைவாக எண்டோஸ்கோபிக் அறுவை சிகிச்சையில் ஏற்படும் தாக்கம் ஆகியவற்றைக் கருத்தில் கொண்டு, எண்டோஸ்கோபிக் அறுவை சிகிச்சைக்குத் தகுதியுள்ளவர்களுக்கு, கட்டியை முழுமையாக அகற்ற முடியும் என்பதை உறுதி செய்யும்前提யில், மேம்பட்ட எண்டோஸ்கோபிக் சிகிச்சை தொழில்நுட்பம் உள்ள பிரிவுகளில், அனுபவம் வாய்ந்த எண்டோஸ்கோபிஸ்ட் மூலம் அறுவை சிகிச்சைக்கு முந்தைய நோயியல் கண்டறிதலைப் பெறாமலேயே நேரடியாக எண்டோஸ்கோபிக் அறுவை சிகிச்சை செய்யப்படுகிறது.
அறுவை சிகிச்சைக்கு முன் நோயியல் மாதிரிகளைப் பெறும் எந்தவொரு முறையும் ஊடுருவும் தன்மை கொண்டது. அது சளிச்சவ்வைச் சேதப்படுத்தும் அல்லது சளிச்சவ்வுக்குக் கீழுள்ள திசுக்களுடன் ஒட்டுதலை ஏற்படுத்தும். இதன்மூலம், அறுவை சிகிச்சையின் சிரமம் அதிகரிப்பதோடு, இரத்தப்போக்கு மற்றும் துளைத்தல் போன்ற அபாயங்களையும் அதிகரிக்கக்கூடும்.விகிதம் மற்றும் கட்டி பரவுதல். எனவே, அறுவை சிகிச்சைக்கு முந்தைய பயாப்ஸி அவசியமில்லை. குறிப்பாக, லிப்போமாக்கள், நீர்க்கட்டிகள் மற்றும் இடமாறிய கணையம் போன்ற, வழக்கமான எண்டோஸ்கோபியுடன் EUS-ஐ இணைத்து கண்டறியக்கூடிய SMT-களுக்கு, திசு மாதிரி எடுத்தல் தேவையில்லை.
2.SMT எண்டோஸ்கோபிக் சிகிச்சைnt
(1) சிகிச்சை கொள்கைகள்
நிணநீர் கணுப் பரவல் இல்லாத அல்லது நிணநீர் கணுப் பரவல் ஏற்படும் அபாயம் மிகக் குறைவாக உள்ள கட்டிகளை, எண்டோஸ்கோபிக் நுட்பங்களைப் பயன்படுத்தி முழுமையாக அகற்ற முடியும். மேலும், எஞ்சிய கட்டி இருப்பதற்கும் மீண்டும் தோன்றுவதற்கும் குறைந்த அபாயம் உள்ள கட்டிகளுக்கு சிகிச்சை தேவைப்பட்டால், அவை எண்டோஸ்கோபிக் அறுவை சிகிச்சைக்கு ஏற்றவை. கட்டியை முழுமையாக அகற்றுவது, எஞ்சிய கட்டியையும் மீண்டும் தோன்றும் அபாயத்தையும் குறைக்கிறது.எண்டோஸ்கோபிக் அறுவை சிகிச்சையின் போது, கட்டி இல்லாத சிகிச்சை முறையின் கொள்கையைப் பின்பற்ற வேண்டும், மேலும் அறுவை சிகிச்சையின்போது கட்டியின் உறையின் முழுமையும் உறுதி செய்யப்பட வேண்டும்.
(2) அறிகுறிகள்
i. அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனையில் வீரியம் மிக்கதாக இருக்க வாய்ப்புள்ளதாகச் சந்தேகிக்கப்படும் கட்டிகள் அல்லது திசுப்பரிசோதனை மூலம் உறுதிப்படுத்தப்பட்ட கட்டிகள், குறிப்பாக இரைப்பை-குடல் சார்ந்தவை எனச் சந்தேகிக்கப்படுபவை.அறுவை சிகிச்சைக்கு முந்தைய மதிப்பீட்டில் கட்டியின் நீளம் ≤2 செ.மீ ஆகவும், மீண்டும் தோன்றுதல் மற்றும் பரவுதலுக்கான குறைந்த அபாயமும், மற்றும் முழுமையாக அகற்றுவதற்கான சாத்தியக்கூறும் உள்ள ST கட்டியை, எண்டோஸ்கோபி மூலம் அகற்றலாம்; 2 செ.மீ-க்கு மேல் நீண்ட விட்டம் கொண்ட, குறைந்த அபாயம் உள்ளதாக சந்தேகிக்கப்படும் GIST கட்டிகளுக்கு, அறுவை சிகிச்சைக்கு முந்தைய மதிப்பீட்டில் நிணநீர் முடிச்சு அல்லது தொலைதூரப் பரவல் இல்லை என்பது உறுதிசெய்யப்பட்ட நிலையில், கட்டியை முழுமையாக அகற்ற முடியும் என்பதை உறுதி செய்யும் அடிப்படையில், மேம்பட்ட எண்டோஸ்கோபி சிகிச்சை தொழில்நுட்பம் உள்ள ஒரு பிரிவில் அனுபவம் வாய்ந்த எண்டோஸ்கோபி நிபுணர்களால் எண்டோஸ்கோபி அறுவை சிகிச்சை செய்யப்படலாம்.
ii. அறிகுறியுடன் கூடிய (எ.கா., இரத்தப்போக்கு, அடைப்பு) எஸ்.எம்.டி.
iii. அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனையில் கட்டிகள் தீங்கற்றவை எனச் சந்தேகிக்கப்பட்டாலோ அல்லது நோயியல் பரிசோதனையில் உறுதிசெய்யப்பட்டாலோ, ஆனால் தொடர்ந்து கண்காணிக்க முடியாத நோயாளிகள் அல்லது கண்காணிப்புக் காலத்தில் குறுகிய காலத்திற்குள் கட்டிகள் பெரிதாகி, அறுவை சிகிச்சை செய்துகொள்ள வலுவான விருப்பம் உள்ள நோயாளிகள்.எண்டோஸ்கோபிக் சிகிச்சைக்கானது.
(3) முரண்பாடுகள்
i. எனக்கு இருக்கும் புண்களை அடையாளம் காணவும்நிணநீர் கணுக்களுக்கோ அல்லது தொலைதூர இடங்களுக்கோ பரவியது.
ii. தெளிவான நிணநீர் உள்ள சில SMT-களுக்குnodeஅல்லது தொலைதூரப் பரவல் ஏற்பட்டால், நோயியல் அறிக்கையைப் பெறுவதற்கு மொத்த திசுப்பரிசோதனை தேவைப்படுகிறது, இது ஒரு சார்பு முரண்பாடாகக் கருதப்படலாம்.
iii. விரிவான அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனைக்குப் பிறகுபரிசோதனையில், பொதுவான உடல்நிலை மோசமாக இருப்பதும், எண்டோஸ்கோபிக் அறுவை சிகிச்சை சாத்தியமில்லை என்பதும் கண்டறியப்பட்டுள்ளது.
லிப்போமா மற்றும் இடமாறிய கணையம் போன்ற தீங்கற்ற கட்டிகள் பொதுவாக வலி, இரத்தப்போக்கு மற்றும் அடைப்பு போன்ற அறிகுறிகளை ஏற்படுத்துவதில்லை.MT ஆனது அரிப்பு, புண் போன்ற வடிவங்களில் வெளிப்பட்டாலோ அல்லது குறுகிய காலத்தில் வேகமாக அதிகரித்தாலோ, அது ஒரு வீரியம் மிக்க கட்டியாக இருப்பதற்கான சாத்தியம் அதிகரிக்கிறது.
(4) அறுவை சிகிச்சை முறையைத் தேர்ந்தெடுப்பதுd
எண்டோஸ்கோபிக் ஸ்னேர் ரிசெக்ஷன்: இதற்காகஅறுவை சிகிச்சைக்கு முந்தைய EUS மற்றும் CT பரிசோதனைகளின் மூலம் கண்டறியப்பட்டுள்ளபடி, ஒப்பீட்டளவில் மேலோட்டமாக இருந்து, குழிக்குள் நீட்டிக்கொண்டிருக்கும் SMT-ஐ, ஒரு சுருக்குக் கயிறு (snare) கொண்டு ஒரே நேரத்தில் முழுமையாக அகற்ற முடிந்தால், எண்டோஸ்கோபிக் சுருக்குக் கயிறு அகற்றும் முறையைப் பயன்படுத்தலாம்.
2 செ.மீ-க்கும் குறைவான மேலோட்டமான எஸ்.எம்.டி-யில் இது பாதுகாப்பானது மற்றும் பயனுள்ளது என்பதை உள்நாட்டு மற்றும் வெளிநாட்டு ஆய்வுகள் உறுதிப்படுத்தியுள்ளன; இதில் 4% முதல் 13% வரை இரத்தப்போக்கு அபாயமும், துளை ஏற்படும் அபாயமும் உள்ளது.2% முதல் 70% வரையிலான ஆபத்து.
எண்டோஸ்கோபிக் சப்மியூகோசல் எஸ்கவேஷன், ESE: 2 செ.மீ அல்லது அதற்கு மேற்பட்ட நீளமான விட்டம் கொண்ட SMT-களுக்கு அல்லது EUS மற்றும் CT போன்ற அறுவை சிகிச்சைக்கு முந்தைய இமேஜிங் பரிசோதனைகள் உறுதிப்படுத்தினால்.கட்டி குழிக்குள் துருத்திக்கொண்டு இருக்கும்போது, தீவிரமான எஸ்.எம்.டி-களை (SMTs) அகற்றுவதற்கு எண்டோஸ்கோபிக் ஸ்லீவ் ரிசெக்ஷன் (ESE) சாத்தியமாகும்.
ESE தொழில்நுட்பப் பழக்கவழக்கங்களைப் பின்பற்றுகிறதுஎண்டோஸ்கோபிக் சப்மியூகோசல் டிசெக்ஷன் (ESD) மற்றும் எண்டோஸ்கோபிக் மியூகோசல் ரிசெக்ஷன் ஆகியவற்றில், SMT-ஐ மூடியிருக்கும் சளிச்சவ்வை அகற்றி, கட்டியை முழுமையாக வெளிப்படுத்துவதற்காக, கட்டியைச் சுற்றி வழக்கமாக ஒரு வட்டமான “ஃப்ளிப்-டாப்” கீறல் பயன்படுத்தப்படுகிறது. இதன் நோக்கம், கட்டியின் முழுமையைப் பாதுகாத்தல், அறுவை சிகிச்சையின் தீவிரத்தன்மையை மேம்படுத்துதல் மற்றும் அறுவை சிகிச்சையின் போது ஏற்படும் சிக்கல்களைக் குறைத்தல் ஆகும். 1.5 செ.மீ அல்லது அதற்கும் குறைவான கட்டிகளுக்கு, 100% முழுமையான அகற்றும் விகிதத்தை அடைய முடியும்.
சப்மியூகோசல் டன்னலிங் எண்டோஸ்கோபிக் ரெசெக்ட்STER : உணவுக்குழல், இரைப்பை வாய், இரைப்பையின் உடற்பகுதியின் சிறிய வளைவு, இரைப்பைக் கீழ்வாயில் மற்றும் மலக்குடல் ஆகியவற்றில் உள்ள தசைப்படலத்திலிருந்து உருவாகும் SMT-க்கு, எளிதில் சுரங்கங்கள் அமைக்கக்கூடிய மற்றும் குறுக்கு விட்டம் ≤ 3.5 செ.மீ. ஆக இருக்கும் பட்சத்தில், STER ஒரு விரும்பத்தக்க சிகிச்சை முறையாகும்.
ஸ்டெர் (STER) என்பது பெரோரல் எண்டோஸ்கோபிக் ஈசோபேஜியல் ஸ்பிங்க்டெரோடோமி (POEM) அடிப்படையில் உருவாக்கப்பட்ட ஒரு புதிய தொழில்நுட்பம் மற்றும் இது ESD தொழில்நுட்பத்தின் ஒரு நீட்டிப்பாகும்.SMT சிகிச்சைக்கான STER-இன் முழுமையான நீக்க விகிதம் 84.9% முதல் 97.59% வரை அடைகிறது.
எண்டோஸ்கோபிக் முழு தடிமன் நீக்கம்EFTR: ஒரு சுரங்கப்பாதையை அமைப்பது கடினமாக இருக்கும் SMT சிகிச்சையிலோ அல்லது கட்டியின் அதிகபட்ச குறுக்கு விட்டம் ≥3.5 செ.மீ ஆக இருந்து, STER முறைக்குப் பொருந்தாத சூழ்நிலைகளிலோ இதைப் பயன்படுத்தலாம். கட்டியானது ஊதா நிற சவ்வுக்குக் கீழே துருத்திக்கொண்டு இருந்தாலோ அல்லது குழியின் ஒரு பகுதிக்கு வெளியே வளர்ந்தாலோ, மேலும் அறுவை சிகிச்சையின் போது கட்டியானது சீரோசா அடுக்கில் இறுக்கமாக ஒட்டிக்கொண்டு பிரிக்க முடியாத நிலையில் இருப்பது கண்டறியப்பட்டால், இதனைப் பயன்படுத்தலாம். EFTR எண்டோஸ்கோபிக் சிகிச்சையைச் செய்கிறது.
துளையை முறையாகத் தையலிடுதல்EFTR-இன் வெற்றிக்கு, அறுவை சிகிச்சைக்குப் பிந்தைய இடம் முக்கியமானது. கட்டி மீண்டும் வருவதற்கான அபாயத்தைத் துல்லியமாக மதிப்பிடுவதற்கும், கட்டி பரவுவதற்கான அபாயத்தைக் குறைப்பதற்கும், EFTR-இன் போது அகற்றப்பட்ட கட்டி மாதிரியை வெட்டி அகற்றுவது பரிந்துரைக்கப்படுவதில்லை. கட்டியைத் துண்டு துண்டாக அகற்ற வேண்டியிருந்தால், கட்டி விதைப்பு மற்றும் பரவுவதற்கான அபாயத்தைக் குறைக்க, முதலில் அந்தத் துளையைச் சரிசெய்ய வேண்டும். சில தையல் முறைகளில் உலோகக் கிளிப் தையல், உறிஞ்சும் கிளிப் தையல், ஓமென்டல் பேட்ச் தையல் நுட்பம், உலோகக் கிளிப்புடன் இணைக்கப்பட்ட நைலான் கயிற்றின் "பர்ஸ் பேக் தையல்" முறை, ரேக் உலோகக் கிளிப் மூடும் அமைப்பு (ஓவர் தி ஸ்கோப் கிளிப், OTSC), ஓவர்ஸ்டிட்ச் தையல் மற்றும் இரைப்பை குடல் காயங்களைச் சரிசெய்வதற்கும், இரத்தப்போக்கைக் கையாள்வதற்கும் பயன்படும் பிற புதிய தொழில்நுட்பங்கள் போன்றவை அடங்கும்.
(5) அறுவை சிகிச்சைக்குப் பிந்தைய சிக்கல்கள்
அறுவை சிகிச்சையின் போது ஏற்படும் இரத்தப்போக்கு: நோயாளியின் ஹீமோகுளோபின் அளவை 20 g/L-க்கும் அதிகமாகக் குறைக்கும் இரத்தப்போக்கு.
அறுவை சிகிச்சையின் போது ஏற்படும் அதிகப்படியான இரத்தப்போக்கைத் தடுக்க,அறுவை சிகிச்சையின் போது, பெரிய இரத்த நாளங்களை வெளிப்படுத்தவும், இரத்தப்போக்கை நிறுத்த மின் உறைதல் சிகிச்சையை எளிதாக்கவும், சளிச்சவ்வுக்கீழ் பகுதியில் போதுமான அளவு ஊசி செலுத்தப்பட வேண்டும். அறுவை சிகிச்சையின் போது ஏற்படும் இரத்தப்போக்கை, பல்வேறு கீறல் கத்திகள், இரத்தப்போக்கு தடுப்பு இடுக்கி அல்லது உலோகக் கிளிப்புகள், மற்றும் திசுக்களைப் பிரிக்கும் செயல்பாட்டின் போது காணப்படும் வெளிப்பட்ட இரத்த நாளங்களில் தடுப்பு இரத்தப்போக்கு நிறுத்தம் ஆகியவற்றைக் கொண்டு கையாளலாம்.
அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு: அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு என்பது இரத்த வாந்தி, மலத்தில் இரத்தம் அல்லது மலத்துடன் இரத்தம் வெளியேறுதல் போன்ற வடிவங்களில் வெளிப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், இரத்த இழப்பு அதிர்ச்சி ஏற்படலாம். இது பெரும்பாலும் அறுவை சிகிச்சைக்குப் பிறகு 1 வாரத்திற்குள் ஏற்படுகிறது, ஆனால் அறுவை சிகிச்சைக்குப் பிறகு 2 முதல் 4 வாரங்கள் கழித்தும் ஏற்படலாம்.
அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு பெரும்பாலும் தொடர்புடையதுஅறுவை சிகிச்சைக்குப் பிந்தைய இரத்த அழுத்தக் கட்டுப்பாடின்மை மற்றும் இரைப்பை அமிலத்தால் எஞ்சிய இரத்த நாளங்கள் அரிக்கப்படுதல் போன்ற காரணிகள். மேலும், அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு, நோய் அமைந்துள்ள இடத்தையும் சார்ந்துள்ளது, மற்றும் இது இரைப்பையின் கீழ்ப்பகுதி மற்றும் மலக்குடலின் கீழ்ப்பகுதியில் அதிகமாகக் காணப்படுகிறது.
தாமதமான துளை ஏற்படுதல்: இது பொதுவாக வயிற்று வீக்கம், மோசமடையும் வயிற்று வலி, வயிற்றுறை அழற்சியின் அறிகுறிகள், காய்ச்சல் போன்றவையாக வெளிப்படும். மேலும், படமெடுப்புப் பரிசோதனையில் முன்பை விட வாயுத் தேக்கம் அல்லது அதிகரித்த வாயுத் தேக்கம் காணப்படும்.
இது பெரும்பாலும் காயங்களுக்குச் சரியாகத் தையல் போடாதது, அதிகப்படியான மின் உறைதல் சிகிச்சை, நடமாடுவதற்காக அதிகாலையில் எழுவது, சீக்கிரமாகச் சாப்பிடுவது, இரத்தச் சர்க்கரையை முறையாகக் கட்டுப்படுத்தாதது, மற்றும் இரைப்பை அமிலத்தால் காயங்கள் அரிக்கப்படுவது போன்ற காரணிகளுடன் தொடர்புடையது. அ. காயம் பெரியதாகவோ அல்லது ஆழமாகவோ இருந்தால் அல்லது காயத்தில் பிளவுகள் இருந்தால்உறுதியான மாற்றங்கள் ஏற்பட்டால், படுக்கை ஓய்வு நேரமும், உண்ணாவிரத நேரமும் தகுந்தவாறு நீட்டிக்கப்பட வேண்டும், மேலும் அறுவை சிகிச்சைக்குப் பிறகு இரைப்பை-குடல் அழுத்தக்குறைப்பு செய்யப்பட வேண்டும் (கீழ் இரைப்பை-குடல் பாதை அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகளுக்கு மலவாய் வடிகால் செய்யப்பட வேண்டும்); ஆ. நீரிழிவு நோயாளிகள் தங்கள் இரத்த சர்க்கரையை கண்டிப்பாகக் கட்டுப்படுத்த வேண்டும்; சிறிய துளைகள் மற்றும் லேசான மார்பு மற்றும் வயிற்று நோய்த்தொற்றுகள் உள்ளவர்களுக்கு உண்ணாவிரதம், நோய்த்தொற்று எதிர்ப்பு மற்றும் அமில அடக்கம் போன்ற சிகிச்சைகள் அளிக்கப்பட வேண்டும்; இ. திரவக் கோர்வை உள்ளவர்களுக்கு, மூடிய மார்பு வடிகால் மற்றும் வயிற்றுத் துளைப்பு செய்யப்படலாம். சீரான வடிகாலைப் பராமரிக்க குழாய்கள் பொருத்தப்பட வேண்டும்; ஈ. பழமையான சிகிச்சைக்குப் பிறகும் நோய்த்தொற்றைக் கட்டுப்படுத்த முடியாவிட்டால் அல்லது அது கடுமையான மார்பு-வயிற்று நோய்த்தொற்றுடன் சேர்ந்திருந்தால், கூடிய விரைவில் அறுவை சிகிச்சை லேப்ராஸ்கோபி செய்யப்பட வேண்டும், மேலும் துளை சீரமைப்பு மற்றும் வயிற்று வடிகால் செய்யப்பட வேண்டும்.
வாயு தொடர்பான சிக்கல்கள்: தோலடிப் பகுதி உட்படநியோஸ் எம்பிசெமா, நியூமோமீடியாஸ்டினம், நியூமோதோராக்ஸ் மற்றும் நியூமோபெரிட்டோனியம்.
அறுவை சிகிச்சையின் போது ஏற்படும் தோலடி எம்பிசெமா (முகம், கழுத்து, மார்புச் சுவர் மற்றும் விதைப்பையில் எம்பிசெமாவாகக் காட்டப்படுகிறது) மற்றும் மீடியாஸ்டினல் நியூமோபிசெமா (sஇரைப்பை அகநோக்கலின் போது குரல்வளை மூடியில் வீக்கம் காணப்படலாம்; இதற்குப் பொதுவாகச் சிறப்பு சிகிச்சை தேவையில்லை, மேலும் நுரையீரல் விரிவு பொதுவாகத் தானாகவே குணமாகிவிடும்.
கடுமையான நியூமோதோராக்ஸ் ஏற்படுகிறதுஅறுவை சிகிச்சையின் போது [அறுவை சிகிச்சையின் போது சுவாசக்குழாய் அழுத்தம் 20 mmHg-ஐத் தாண்டுகிறது]
(1mmHg=0.133kPa), SpO2<90%, அவசரக்கால படுக்கையருகே எடுக்கப்பட்ட மார்பு எக்ஸ்-ரே மூலம் உறுதிப்படுத்தப்பட்டது], மூடிய மார்பு வடிகுழாய்க்குப் பிறகு அறுவை சிகிச்சையை பெரும்பாலும் தொடரலாம்.படம்.
அறுவை சிகிச்சையின் போது வெளிப்படையான நியூமோபெரிட்டோனியம் உள்ள நோயாளிகளுக்கு, மெக்ஃபார்லண்ட் புள்ளியைத் துளைக்க நியூமோபெரிட்டோனியம் ஊசியைப் பயன்படுத்தவும்.காற்றை வெளியேற்றுவதற்காக வலது கீழ் அடிவயிற்றில் துளையிட்டு, அறுவை சிகிச்சை முடியும் வரை அந்தத் துளை ஊசியை அங்கேயே வைத்திருக்கவும்; பின்னர், வெளிப்படையாக வாயு எதுவும் வெளியேறவில்லை என்பதை உறுதிசெய்த பிறகு அதை அகற்றவும்.
இரைப்பை-குடல் புரையோட்டம்: எண்டோஸ்கோபிக் அறுவை சிகிச்சையால் ஏற்படும் செரிமானத் திரவம், ஒரு கசிவின் வழியாக மார்பு அல்லது வயிற்றுக் குழிக்குள் பாய்வது.
உணவுக்குழல் மீடியாஸ்டினல் ஃபிஸ்டுலாக்கள் மற்றும் உணவுக்குழல்-மார்பு ஃபிஸ்டுலாக்கள் பொதுவானவை. ஒருமுறை ஃபிஸ்டுலா ஏற்பட்டால், அதை பராமரிக்க மூடிய மார்பு வடிகால் செய்ய வேண்டும்.சீரான வடிகாலுக்கும் போதுமான ஊட்டச்சத்து ஆதரவை வழங்குவதற்கும். தேவைப்பட்டால், உலோகக் கிளிப்புகள் மற்றும் பல்வேறு மூடும் சாதனங்களைப் பயன்படுத்தலாம், அல்லது முழு உறையையும் மறுசுழற்சி செய்யலாம். அடைப்பை ஏற்படுத்த ஸ்டென்ட்கள் மற்றும் பிற முறைகள் பயன்படுத்தப்படுகின்றன.ஃபிஸ்துலா. கடுமையான பாதிப்புகளுக்கு உடனடி அறுவை சிகிச்சை தேவைப்படுகிறது.
3. அறுவை சிகிச்சைக்குப் பிந்தைய மேலாண்மை (fபின்தொடர்தல்)
(1) தீங்கற்ற புண்கள்:நோயியல்லிப்போமா மற்றும் லியோமயோமா போன்ற தீங்கற்ற கட்டிகளுக்குக் கட்டாயமான வழக்கமான பின்தொடர் கண்காணிப்பு தேவையில்லை என்று இது பரிந்துரைக்கிறது.
(2) வீரியம் இல்லாத SMTஎறும்பின் ஆற்றல்:உதாரணமாக, 2 செ.மீ. அளவுள்ள மலக்குடல் நரம்பு நாளக் கட்டிகள் (NETs), மற்றும் நடுத்தர மற்றும் அதிக ஆபத்துள்ள இரைப்பை குடல் புற்றுக்கட்டிகளுக்கு (GIST), முழுமையான நிலை கண்டறிதல் செய்யப்பட வேண்டும், மேலும் கூடுதல் சிகிச்சைகள் (அறுவை சிகிச்சை, வேதி-கதிர்வீச்சு சிகிச்சை, இலக்கு சிகிச்சை) வலுவாகப் பரிசீலிக்கப்பட வேண்டும். சிகிச்சைத் திட்டத்தை வகுப்பது, பல்துறை ஆலோசனையின் அடிப்படையிலும் தனிப்பட்ட முறையிலும் அமைய வேண்டும்.
(3) குறைந்த வீரியம் மிக்க சாத்தியக்கூறு கொண்ட SMT:உதாரணமாக, குறைந்த அபாயமுள்ள GIST-க்கு, சிகிச்சைக்குப் பிறகு ஒவ்வொரு 6 முதல் 12 மாதங்களுக்கு ஒருமுறை EUS அல்லது இமேஜிங் மூலம் மதிப்பீடு செய்யப்பட வேண்டும், பின்னர் மருத்துவ அறிவுறுத்தல்களின்படி சிகிச்சை அளிக்கப்பட வேண்டும்.
(4) நடுத்தர மற்றும் அதிக வீரியம் மிக்க சாத்தியக்கூறு கொண்ட SMT:அறுவை சிகிச்சைக்குப் பிந்தைய நோயியல் பரிசோதனையில் வகை 3 இரைப்பை NET, 2 செ.மீ.க்கு மேல் நீளமுள்ள பெருங்குடல் NET, மற்றும் நடுத்தர மற்றும் அதிக ஆபத்துள்ள GIST ஆகியவை உறுதி செய்யப்பட்டால், முழுமையான நிலைப்படுத்தல் செய்யப்பட வேண்டும் மற்றும் கூடுதல் சிகிச்சைகள் (அறுவை சிகிச்சை, வேதி-கதிர்வீச்சு சிகிச்சை, இலக்கு சிகிச்சை) தீவிரமாகப் பரிசீலிக்கப்பட வேண்டும். சிகிச்சைத் திட்டத்தின் உருவாக்கம் இதன் அடிப்படையில் அமைய வேண்டும்:[about us 0118.docx]பல்துறை ஆலோசனை மற்றும் தனிப்பட்ட அடிப்படையில்.
நாங்கள், ஜியாங்சி ஜுவோருய்ஹுவா மருத்துவக் கருவி நிறுவனம், சீனாவைச் சேர்ந்த ஒரு உற்பத்தியாளர் ஆவோம். நாங்கள் எண்டோஸ்கோபிக் நுகர்பொருட்களில் நிபுணத்துவம் பெற்றுள்ளோம், அவையாவன:பயாப்ஸி ஃபோர்செப்ஸ், ஹீமோகிளிப், பாலிப் பொறி, ஸ்க்லெரோதெரபி ஊசி, ஸ்ப்ரே வடிகுழாய், சைட்டாலஜி தூரிகைகள், வழிகாட்டி கம்பி, கல் மீட்பு கூடை, நாசி பித்த வடிகால் வடிகுழாய்முதலியனவற்றில் பரவலாகப் பயன்படுத்தப்படுகின்றனEMR, ESD,ERCPஎங்கள் தயாரிப்புகள் CE சான்றிதழ் பெற்றவை, மேலும் எங்கள் ஆலைகள் ISO சான்றிதழ் பெற்றவை. எங்கள் பொருட்கள் ஐரோப்பா, வட அமெரிக்கா, மத்திய கிழக்கு மற்றும் ஆசியாவின் சில பகுதிகளுக்கு ஏற்றுமதி செய்யப்பட்டு, வாடிக்கையாளர்களின் பரவலான அங்கீகாரத்தையும் பாராட்டையும் பெற்றுள்ளன!
பதிவிட்ட நேரம்: ஜனவரி-18-2024


