இரைப்பைக் குழாயின் சப்மியூகோசல் கட்டிகள் (SMT) என்பது தசை சவ்வு, சப்மியூகோசா அல்லது தசை சவ்வு ஆகியவற்றிலிருந்து உருவாகும் உயர்ந்த புண்கள் ஆகும், மேலும் அவை எக்ஸ்ட்ராலுமினல் புண்களாகவும் இருக்கலாம். மருத்துவ தொழில்நுட்பத்தின் வளர்ச்சியுடன், பாரம்பரிய அறுவை சிகிச்சை சிகிச்சை விருப்பங்கள் படிப்படியாக குறைந்தபட்ச ஊடுருவும் சிகிச்சையின் சகாப்தத்தில் நுழைந்துள்ளன, எடுத்துக்காட்டாக lஅபரோஸ்கோபிக் அறுவை சிகிச்சை மற்றும் ரோபோடிக் அறுவை சிகிச்சை. இருப்பினும், மருத்துவ நடைமுறையில், "அறுவை சிகிச்சை" அனைத்து நோயாளிகளுக்கும் பொருந்தாது என்பதைக் காணலாம். சமீபத்திய ஆண்டுகளில், எண்டோஸ்கோபிக் சிகிச்சையின் மதிப்பு படிப்படியாக கவனத்தை ஈர்த்துள்ளது. SMT இன் எண்டோஸ்கோபிக் நோயறிதல் மற்றும் சிகிச்சை குறித்த சீன நிபுணர் ஒருமித்த கருத்துகளின் சமீபத்திய பதிப்பு வெளியிடப்பட்டுள்ளது. இந்தக் கட்டுரை தொடர்புடைய அறிவை சுருக்கமாகக் கற்றுக்கொள்வோம்.
1.SMT தொற்றுநோய் தன்மைரிஸ்டிக்ஸ்
(1) SM இன் நிகழ்வுசெரிமான மண்டலத்தின் பல்வேறு பகுதிகளில் T சீரற்றதாக உள்ளது, மேலும் SMTக்கு வயிறு மிகவும் பொதுவான இடமாகும்.
பல்வேறு நிகழ்வுகள்செரிமான மண்டலத்தின் பாகங்கள் சீரற்றவை, மேல் செரிமான பாதை அதிகமாக காணப்படுகிறது. இவற்றில், 2/3 வயிற்றில் ஏற்படுகிறது, அதைத் தொடர்ந்து உணவுக்குழாய், டியோடெனம் மற்றும் பெருங்குடல்.
(2) திசு நோயியல்SMT வகைகள் சிக்கலானவை, ஆனால் பெரும்பாலான SMT தீங்கற்ற புண்கள், மேலும் சில மட்டுமே வீரியம் மிக்கவை.
A.SMT-யில் இல்லைஎக்டோபிக் கணைய திசு மற்றும் நியோபிளாஸ்டிக் புண்கள் போன்ற n-நியோபிளாஸ்டிக் புண்கள்.
பி. நியோபிளாஸ்டிக் புண்களில்கள், இரைப்பை குடல் லியோமியோமாக்கள், லிபோமாக்கள், புருசெல்லா அடினோமாக்கள், கிரானுலோசா செல் கட்டிகள், ஸ்க்வன்னோமாக்கள் மற்றும் குளோமஸ் கட்டிகள் பெரும்பாலும் தீங்கற்றவை, மேலும் 15% க்கும் குறைவானவை திசுக்களாகத் தோன்றலாம் தீயதை அறியவும்.
இ. இரைப்பை குடல் ஸ்ட்ரோமாSMT-யில் உள்ள கட்டிகள் (GIST) மற்றும் நியூரோஎண்டோகிரைன் கட்டிகள் (NET) ஆகியவை சில வீரியம் மிக்க ஆற்றலைக் கொண்ட கட்டிகள், ஆனால் இது அதன் அளவு, இடம் மற்றும் வகையைப் பொறுத்தது.
D.SMT இன் இருப்பிடம் தொடர்புடையதுநோயியல் வகைப்பாட்டிற்கு: a. லியோமியோமாக்கள் என்பது உணவுக்குழாயில் ஏற்படும் ஒரு பொதுவான நோயியல் வகை SMT ஆகும், இது உணவுக்குழாயின் SMTகளில் 60% முதல் 80% வரை உள்ளது, மேலும் உணவுக்குழாயின் நடுத்தர மற்றும் கீழ் பிரிவுகளில் ஏற்பட வாய்ப்புள்ளது; b. இரைப்பை SMT இன் நோயியல் வகைகள் ஒப்பீட்டளவில் சிக்கலானவை, GIST, லியோமியோவுடன்ma மற்றும் ectopic pancreas ஆகியவை மிகவும் பொதுவானவை. இரைப்பை SMT-யில், GIST பொதுவாக வயிற்றின் ஃபண்டஸ் மற்றும் உடலில் காணப்படுகிறது, லியோமியோமா பொதுவாக கார்டியா மற்றும் உடலின் மேல் பகுதியில் அமைந்துள்ளது, மேலும் ectopic pancreas மற்றும் ectopic pancreas ஆகியவை மிகவும் பொதுவானவை. இரைப்பை ஆன்ட்ரமில் லிபோமாக்கள் அதிகம் காணப்படுகின்றன; c. டியோடினத்தின் இறங்கு மற்றும் குமிழ் பகுதிகளில் லிபோமாக்கள் மற்றும் நீர்க்கட்டிகள் அதிகம் காணப்படுகின்றன; d. கீழ் இரைப்பைக் குழாயின் SMT-யில், லிபோமாக்கள் பெருங்குடலில் அதிகமாகவும், NET-கள் மலக்குடலில் அதிகமாகவும் உள்ளன.
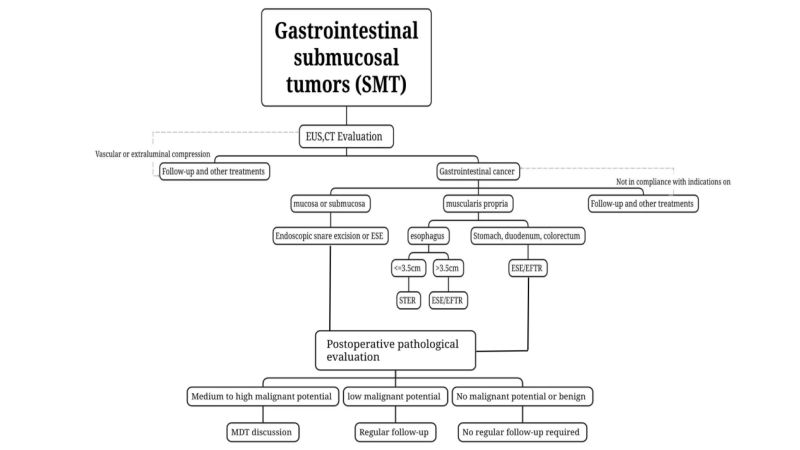
(3) கட்டிகளை தரப்படுத்த, சிகிச்சையளிக்க மற்றும் மதிப்பீடு செய்ய CT மற்றும் MRI ஐப் பயன்படுத்தவும். வீரியம் மிக்கதாக சந்தேகிக்கப்படும் அல்லது பெரிய கட்டிகளைக் கொண்ட SMT களுக்கு (நீண்டவிட்டம் > 2 செ.மீ.), CT மற்றும் MRI பரிந்துரைக்கப்படுகிறது.
CT மற்றும் MRI உள்ளிட்ட பிற இமேஜிங் முறைகளும் SMT நோயறிதலுக்கு மிகவும் முக்கியத்துவம் வாய்ந்தவை. அவை கட்டி ஏற்படும் இடம், வளர்ச்சி முறை, புண் அளவு, வடிவம், லோபுலேஷன் இருப்பது அல்லது இல்லாமை, அடர்த்தி, ஒருமைப்பாடு, விரிவாக்கத்தின் அளவு மற்றும் எல்லை விளிம்பு போன்றவற்றை நேரடியாகக் காட்ட முடியும், மேலும் தடிமனானதா மற்றும் அளவைக் கண்டறிய முடியும்.இரைப்பை குடல் சுவர் மேலோங்குதல். மிக முக்கியமாக, இந்த இமேஜிங் பரிசோதனைகள் காயத்தின் அருகிலுள்ள கட்டமைப்புகளில் படையெடுப்பு உள்ளதா என்பதையும், சுற்றியுள்ள பெரிட்டோனியம், நிணநீர் முனையங்கள் மற்றும் பிற உறுப்புகளில் மெட்டாஸ்டாஸிஸ் உள்ளதா என்பதையும் கண்டறிய முடியும். கட்டிகளின் மருத்துவ தரம், சிகிச்சை மற்றும் முன்கணிப்பு மதிப்பீட்டிற்கான முக்கிய முறையாகும்.
(4) திசு மாதிரி சேகரிப்பு ஏற்றுக்கொள்ள முடியாதது.லிபோமாக்கள், நீர்க்கட்டிகள் மற்றும் எக்டோபிக் கணையம் போன்ற EUS உடன் இணைந்து வழக்கமான எண்டோஸ்கோபி மூலம் கண்டறியக்கூடிய தீங்கற்ற SMT களுக்கு இது பரிந்துரைக்கப்படுகிறது.
வீரியம் மிக்கதாக சந்தேகிக்கப்படும் புண்களுக்கு அல்லது EUS உடன் வழக்கமான எண்டோஸ்கோபி இணைந்து தீங்கற்ற அல்லது வீரியம் மிக்க புண்களை மதிப்பிட முடியாதபோது, EUS-வழிகாட்டப்பட்ட நுண்-ஊசி ஆஸ்பிரேஷன்/பயாப்ஸி பயன்படுத்தப்படலாம் (எண்டோஸ்கோபிக் அல்ட்ராசோனோகிராபி வழிகாட்டப்பட்ட நுண் nஈடில் ஆஸ்பிரேஷன்/பயாப்ஸி, EUS-FNA/FNB), மியூகோசல் கீறல் பயாப்ஸி (மியூகோசலின்சிஷன்-அசிஸ்டட் பயாப்ஸி, MIAB), முதலியன அறுவை சிகிச்சைக்கு முந்தைய நோயியல் மதிப்பீட்டிற்காக பயாப்ஸி மாதிரியைச் செய்கின்றன. EUS-FNA இன் வரம்புகள் மற்றும் எண்டோஸ்கோபிக் பிரித்தெடுப்பில் ஏற்படும் தாக்கத்தைக் கருத்தில் கொண்டு, கட்டியை முழுமையாகப் பிரித்தெடுக்க முடியும் என்பதை உறுதி செய்யும் அடிப்படையில், எண்டோஸ்கோபிக் அறுவை சிகிச்சைக்கு தகுதியானவர்களுக்கு, முதிர்ந்த எண்டோஸ்கோபிக் சிகிச்சை தொழில்நுட்பம் கொண்ட அலகுகளை அனுபவம் வாய்ந்தவர்களால் சிகிச்சையளிக்க முடியும். எண்டோஸ்கோபிஸ்ட் அறுவை சிகிச்சைக்கு முந்தைய நோயியல் நோயறிதலைப் பெறாமல் நேரடியாக எண்டோஸ்கோபிக் பிரித்தெடுப்பைச் செய்கிறார்.
அறுவை சிகிச்சைக்கு முன்னர் நோயியல் மாதிரிகளைப் பெறுவதற்கான எந்தவொரு முறையும் ஊடுருவக்கூடியது மற்றும் சளிச்சவ்வை சேதப்படுத்தும் அல்லது சப்மியூகோசல் திசுக்களில் ஒட்டுதலை ஏற்படுத்தும், இதனால் அறுவை சிகிச்சையின் சிரமம் அதிகரிக்கும் மற்றும் இரத்தப்போக்கு அபாயத்தை அதிகரிக்கும்.மதிப்பீடு மற்றும் கட்டி பரவல். எனவே, அறுவை சிகிச்சைக்கு முந்தைய பயாப்ஸி அவசியமில்லை. அவசியம், குறிப்பாக EUS உடன் இணைந்து வழக்கமான எண்டோஸ்கோபி மூலம் கண்டறியக்கூடிய SMT களுக்கு, அதாவது லிபோமாக்கள், நீர்க்கட்டிகள் மற்றும் எக்டோபிக் கணையம் போன்றவற்றுக்கு, திசு மாதிரி தேவையில்லை.
2.SMT எண்டோஸ்கோபிக் சிகிச்சைnt
(1) சிகிச்சை கொள்கைகள்
நிணநீர் முனை மெட்டாஸ்டாஸிஸ் இல்லாத அல்லது நிணநீர் முனை மெட்டாஸ்டாஸிஸ் மிகக் குறைந்த ஆபத்துள்ள புண்களை, எண்டோஸ்கோபிக் நுட்பங்களைப் பயன்படுத்தி முழுமையாக அகற்றலாம், மேலும் எஞ்சிய மற்றும் மீண்டும் நிகழும் அபாயம் குறைவாக இருந்தால், சிகிச்சை தேவைப்பட்டால், எண்டோஸ்கோபிக் பிரித்தெடுப்புக்கு ஏற்றது. கட்டியை முழுமையாக அகற்றுவது எஞ்சிய கட்டியையும் மீண்டும் நிகழும் அபாயத்தையும் குறைக்கிறது.எண்டோஸ்கோபிக் அறுவை சிகிச்சையின் போது கட்டி இல்லாத சிகிச்சையின் கொள்கையைப் பின்பற்ற வேண்டும், மேலும் அறுவை சிகிச்சையின் போது கட்டி காப்ஸ்யூலின் ஒருமைப்பாடு உறுதி செய்யப்பட வேண்டும்.
(2) அறிகுறிகள்
i. அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனையில் சந்தேகிக்கப்படும் அல்லது பயாப்ஸி நோயியலால் உறுதிப்படுத்தப்பட்ட வீரியம் மிக்க ஆற்றலைக் கொண்ட கட்டிகள், குறிப்பாக இரைப்பை குடல் அழற்சி இருப்பதாக சந்தேகிக்கப்படும் கட்டிகள்.கட்டியின் நீளம் ≤2cm மற்றும் மீண்டும் மீண்டும் வருவதற்கான ஆபத்து மற்றும் மெட்டாஸ்டாஸிஸ் குறைவாக உள்ளதை முன்கூட்டியே மதிப்பீடு செய்து, முழுமையான பிரித்தெடுக்கும் சாத்தியக்கூறு உள்ள ST, எண்டோஸ்கோபி மூலம் அகற்றப்படலாம்; நீண்ட விட்டம் கொண்ட கட்டிகளுக்கு சந்தேகிக்கப்படும் குறைந்த-ஆபத்து GIST >2cm, நிணநீர் முனை அல்லது தொலைதூர மெட்டாஸ்டாஸிஸ் அறுவை சிகிச்சைக்கு முந்தைய மதிப்பீட்டிலிருந்து விலக்கப்பட்டிருந்தால், கட்டியை முழுமையாக அகற்ற முடியும் என்பதை உறுதிசெய்யும் அடிப்படையில், முதிர்ந்த எண்டோஸ்கோபிக் சிகிச்சை தொழில்நுட்பம் கொண்ட ஒரு பிரிவில் அனுபவம் வாய்ந்த எண்டோஸ்கோபிஸ்டுகளால் எண்டோஸ்கோபிக் அறுவை சிகிச்சை செய்யப்படலாம். பிரித்தெடுத்தல்.
ii. அறிகுறி (எ.கா. இரத்தப்போக்கு, அடைப்பு) SMT.
iii. அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனையில் கட்டிகள் தீங்கற்றவை என்று சந்தேகிக்கப்படும் அல்லது நோயியல் மூலம் உறுதிப்படுத்தப்பட்ட, ஆனால் தொடர்ந்து பின்தொடர முடியாத அல்லது பின்தொடர்தல் காலத்தில் குறுகிய காலத்திற்குள் கட்டிகள் பெரிதாகும் மற்றும் வலுவான விருப்பம் உள்ள நோயாளிகள்எண்டோஸ்கோபிக் சிகிச்சைக்கு இ.
(3) முரண்பாடுகள்
i. எனக்கு ஏற்பட்டுள்ள புண்களை அடையாளம் காணவும்.நிணநீர் முனைகள் அல்லது தொலைதூர இடங்களுக்கு சுவைக்கப்பட்டது.
ii. தெளிவான நிணநீர் கொண்ட சில SMT களுக்குnodeஅல்லது தொலைதூர மெட்டாஸ்டாஸிஸ், நோயியலைப் பெறுவதற்கு மொத்த பயாப்ஸி தேவைப்படுகிறது, இது ஒரு ஒப்பீட்டு முரண்பாடாகக் கருதப்படலாம்.
iii. விரிவான முன் அறுவை சிகிச்சைக்குப் பிறகுமதிப்பீட்டில், பொதுவான நிலை மோசமாக உள்ளது மற்றும் எண்டோஸ்கோபிக் அறுவை சிகிச்சை சாத்தியமில்லை என்று தீர்மானிக்கப்படுகிறது.
லிபோமா மற்றும் எக்டோபிக் கணையம் போன்ற தீங்கற்ற புண்கள் பொதுவாக வலி, இரத்தப்போக்கு மற்றும் அடைப்பு போன்ற அறிகுறிகளை ஏற்படுத்தாது. SMT அரிப்பு, புண் அல்லது குறுகிய காலத்தில் விரைவாக அதிகரிப்பதன் மூலம் வெளிப்படுகிறது, இது ஒரு வீரியம் மிக்க புண் ஆக இருப்பதற்கான வாய்ப்பு அதிகரிக்கிறது.
(4) பிரித்தெடுக்கும் முறையின் தேர்வுd
எண்டோஸ்கோபிக் கண்ணி வெட்டல்:ஒப்பீட்டளவில் மேலோட்டமான SMT, அறுவை சிகிச்சைக்கு முந்தைய EUS மற்றும் CT பரிசோதனைகளால் தீர்மானிக்கப்படும் குழிக்குள் நீண்டுள்ளது, மேலும் ஒரு ஸ்னேர் மூலம் ஒரே நேரத்தில் முழுமையாக பிரித்தெடுக்க முடியும், எண்டோஸ்கோபிக் ஸ்னேர் ரெசெக்ஷன் பயன்படுத்தப்படலாம்.
உள்நாட்டு மற்றும் வெளிநாட்டு ஆய்வுகள், மேலோட்டமான SMT <2 செ.மீ.க்குக் குறைவாக இருந்தால், 4% முதல் 13% வரை இரத்தப்போக்கு அபாயம் மற்றும் துளையிடும் அபாயம் உள்ளதால், இது பாதுகாப்பானது மற்றும் பயனுள்ளதாக இருப்பதை உறுதிப்படுத்தியுள்ளன.2% முதல் 70% வரை ஆபத்து.
எண்டோஸ்கோபிக் சப்மியூகோசல் அகழ்வாராய்ச்சி, ESE: ≥2 செ.மீ நீளமான விட்டம் கொண்ட SMTகளுக்கு அல்லது EUS மற்றும் CT போன்ற அறுவை சிகிச்சைக்கு முந்தைய இமேஜிங் பரிசோதனைகள் உறுதிப்படுத்தினால்கட்டி குழிக்குள் நீண்டு செல்லும் இடத்தில், முக்கியமான SMT களின் எண்டோஸ்கோபிக் ஸ்லீவ் பிரித்தலுக்கு ESE சாத்தியமாகும்.
ESE தொழில்நுட்ப பழக்கங்களைப் பின்பற்றுகிறதுஎண்டோஸ்கோபிக் சப்மியூகோசல் டிசெக்ஷன் (ESD) மற்றும் எண்டோஸ்கோபிக் மியூகோசல் ரிசெக்ஷன், மற்றும் SMT ஐ உள்ளடக்கிய சளிச்சவ்வை அகற்றவும் கட்டியை முழுமையாக வெளிப்படுத்தவும் கட்டியைச் சுற்றி ஒரு வட்ட "ஃபிளிப்-டாப்" கீறலை வழக்கமாகப் பயன்படுத்துகிறது. , கட்டியின் ஒருமைப்பாட்டைப் பாதுகாத்தல், அறுவை சிகிச்சையின் தீவிரத்தன்மையை மேம்படுத்துதல் மற்றும் அறுவை சிகிச்சைக்குள் ஏற்படும் சிக்கல்களைக் குறைத்தல் ஆகியவற்றின் நோக்கத்தை அடைய. கட்டிகளுக்கு ≤1.5 செ.மீ., 100% முழுமையான பிரித்தெடுத்தல் விகிதத்தை அடைய முடியும்.
சப்மியூகோசல் டன்னலிங் எண்டோஸ்கோபிக் பிரிவுஅயன், STER: உணவுக்குழாய், ஹிலம், இரைப்பை உடலின் குறைந்த வளைவு, இரைப்பை ஆன்ட்ரம் மற்றும் மலக்குடல் ஆகியவற்றில் உள்ள தசைநார் புரோப்ரியாவிலிருந்து உருவாகும் SMTக்கு, சுரங்கப்பாதைகளை நிறுவ எளிதானது, மற்றும் குறுக்கு விட்டம் ≤ 3.5 செ.மீ ஆகும், STER விரும்பத்தக்க சிகிச்சை முறையாக இருக்கலாம்.
STER என்பது வாய்வழி எண்டோஸ்கோபிக் உணவுக்குழாய் சுழற்சி அறுவை சிகிச்சை (POEM) அடிப்படையில் உருவாக்கப்பட்ட ஒரு புதிய தொழில்நுட்பமாகும், மேலும் இது ESD தொழில்நுட்பத்தின் நீட்டிப்பாகும்.SMT சிகிச்சைக்கான STER இன் en block resection விகிதம் 84.9% முதல் 97.59% வரை அடையும்.
எண்டோஸ்கோபிக் முழு-தடிமன் பிரிப்புஅயன்,EFTR: சுரங்கப்பாதையை நிறுவுவது கடினமாக இருக்கும் இடங்களில் அல்லது கட்டியின் அதிகபட்ச குறுக்குவெட்டு விட்டம் ≥3.5 செ.மீ ஆகவும், STER க்கு ஏற்றதாக இல்லாத இடங்களிலும் SMT க்கு இதைப் பயன்படுத்தலாம். கட்டி ஊதா நிற சவ்வின் கீழ் நீண்டு இருந்தால் அல்லது குழியின் ஒரு பகுதிக்கு வெளியே வளர்ந்தால், அறுவை சிகிச்சையின் போது கட்டி செரோசா அடுக்குடன் இறுக்கமாக ஒட்டிக்கொண்டிருப்பது கண்டறியப்பட்டு பிரிக்க முடியாத நிலையில், அதைப் பயன்படுத்தலாம். EFTR எண்டோஸ்கோபிக் சிகிச்சையைச் செய்கிறது.
துளையிடுதலில் சரியான தையல்EFTR-க்குப் பிறகு உள்ள தளம் EFTR-இன் வெற்றிக்கு முக்கியமாகும். கட்டி மீண்டும் வருவதற்கான அபாயத்தை துல்லியமாக மதிப்பிடுவதற்கும் கட்டி பரவும் அபாயத்தைக் குறைப்பதற்கும், EFTR-இன் போது அகற்றப்பட்ட கட்டி மாதிரியை வெட்டி அகற்றுவது பரிந்துரைக்கப்படவில்லை. கட்டியை துண்டுகளாக அகற்ற வேண்டிய அவசியம் ஏற்பட்டால், கட்டி விதைப்பு மற்றும் பரவும் அபாயத்தைக் குறைக்க முதலில் துளையை சரிசெய்ய வேண்டும். சில தையல் முறைகளில் பின்வருவன அடங்கும்: உலோக கிளிப் தையல், உறிஞ்சும்-கிளிப் தையல், ஓமெண்டல் பேட்ச் தையல் நுட்பம், நைலான் கயிற்றின் "பர்ஸ் பேக் தையல்" முறை உலோக கிளிப்புடன் இணைக்கப்பட்டுள்ளது, ரேக் மெட்டல் கிளிப் மூடல் அமைப்பு (ஓவர் தி ஸ்கோப் கிளிப், OTSC) ஓவர்ஸ்டிட்ச் தையல் மற்றும் இரைப்பை குடல் காயங்களை சரிசெய்வதற்கும் இரத்தப்போக்கைக் கையாள்வதற்கும் பிற புதிய தொழில்நுட்பங்கள்.
(5) அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்கள்
அறுவை சிகிச்சைக்கு உள்ளே இரத்தப்போக்கு: நோயாளியின் ஹீமோகுளோபின் 20 கிராம்/லிட்டருக்கு மேல் குறையக் காரணமான இரத்தப்போக்கு.
அறுவை சிகிச்சைக்கு உள்ளே அதிக இரத்தப்போக்கு ஏற்படுவதைத் தடுக்க,அறுவை சிகிச்சையின் போது பெரிய இரத்த நாளங்களை வெளிப்படுத்தவும், இரத்தப்போக்கை நிறுத்த மின் உறைதலை எளிதாக்கவும் போதுமான சளி சவ்வூடுபரவல் ஊசி செய்யப்பட வேண்டும். அறுவை சிகிச்சையின் போது பல்வேறு கீறல் கத்திகள், ஹீமோஸ்டேடிக் ஃபோர்செப்ஸ் அல்லது உலோக கிளிப்புகள் மற்றும் பிரித்தெடுக்கும் செயல்பாட்டின் போது காணப்படும் வெளிப்படும் இரத்த நாளங்களின் தடுப்பு ஹீமோஸ்டாசிஸ் மூலம் அறுவை சிகிச்சையின் போது இரத்தப்போக்குக்கு சிகிச்சையளிக்க முடியும்.
அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு: அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு வாந்தி இரத்தம், மெலினா அல்லது மலத்தில் இரத்தம் போன்ற வடிவங்களில் வெளிப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், ரத்தக்கசிவு அதிர்ச்சி ஏற்படலாம். இது பெரும்பாலும் அறுவை சிகிச்சைக்குப் பிறகு 1 வாரத்திற்குள் ஏற்படுகிறது, ஆனால் அறுவை சிகிச்சைக்குப் பிறகு 2 முதல் 4 வாரங்களுக்குள் கூட ஏற்படலாம்.
அறுவை சிகிச்சைக்குப் பின் ஏற்படும் இரத்தப்போக்கு பெரும்பாலும் இதனுடன் தொடர்புடையதுஅறுவை சிகிச்சைக்குப் பிந்தைய இரத்த அழுத்தக் கட்டுப்பாடு மோசமாக இருப்பது மற்றும் இரைப்பை அமிலத்தால் எஞ்சிய இரத்த நாளங்கள் அரிப்பு ஏற்படுவது போன்ற காரணிகள். கூடுதலாக, அறுவை சிகிச்சைக்குப் பிந்தைய இரத்தப்போக்கு நோயின் இருப்பிடத்துடன் தொடர்புடையது, மேலும் இரைப்பை குடல் மற்றும் குறைந்த மலக்குடலில் இது மிகவும் பொதுவானது.
தாமதமான துளையிடல்: பொதுவாக வயிற்று விரிசல், மோசமான வயிற்று வலி, பெரிட்டோனிட்டிஸின் அறிகுறிகள், காய்ச்சல் மற்றும் இமேஜிங் பரிசோதனையில் வாயு குவிப்பு அல்லது முந்தையதை விட அதிகரித்த வாயு குவிப்பு ஆகியவை வெளிப்படும்.
காயங்களில் மோசமான தையல், அதிகப்படியான மின் உறைதல், மிக விரைவாக எழுந்து நடமாடுவது, அதிகமாக சாப்பிடுவது, இரத்த சர்க்கரை கட்டுப்பாடு மோசமாக இருப்பது மற்றும் இரைப்பை அமிலத்தால் காயங்கள் அரிப்பு போன்ற காரணிகளுடன் இது பெரும்பாலும் தொடர்புடையது. a. காயம் பெரியதாகவோ அல்லது ஆழமாகவோ இருந்தால் அல்லது காயத்தில் ஃபைசிடிஸ் இருந்தால்நிச்சயமாக ஏற்படும் மாற்றங்கள், படுக்கை ஓய்வு நேரம் மற்றும் உண்ணாவிரத நேரத்தை சரியான முறையில் நீட்டிக்க வேண்டும் மற்றும் அறுவை சிகிச்சைக்குப் பிறகு இரைப்பை குடல் டிகம்பரஷ்ஷன் செய்யப்பட வேண்டும் (கீழ் இரைப்பை குடல் அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகள் ஆசனவாய் வடிகால் செய்ய வேண்டும்); b. நீரிழிவு நோயாளிகள் தங்கள் இரத்த சர்க்கரையை கண்டிப்பாக கட்டுப்படுத்த வேண்டும்; சிறிய துளைகள் மற்றும் லேசான மார்பு மற்றும் வயிற்று தொற்றுகள் உள்ளவர்களுக்கு உண்ணாவிரதம், தொற்று எதிர்ப்பு மற்றும் அமில ஒடுக்கம் போன்ற சிகிச்சைகள் வழங்கப்பட வேண்டும்; c. வெளியேற்றம் உள்ளவர்களுக்கு, மூடிய மார்பு வடிகால் மற்றும் வயிற்று துளை செய்ய முடியும் மென்மையான வடிகால் பராமரிக்க குழாய்கள் வைக்கப்பட வேண்டும்; d. பழமைவாத சிகிச்சைக்குப் பிறகு தொற்று உள்ளூர்மயமாக்கப்பட முடியாவிட்டால் அல்லது கடுமையான தொராக்கோஅப்டோமினல் தொற்றுடன் இணைந்தால், அறுவை சிகிச்சை லேப்ராஸ்கோபியை விரைவில் செய்ய வேண்டும், மேலும் துளை பழுது மற்றும் வயிற்று வடிகால் செய்யப்பட வேண்டும்.
வாயு தொடர்பான சிக்கல்கள்: சப்குடா உட்பட.நியூஸ் எம்பிஸிமா, நியூமோமீடியாஸ்டினம், நியூமோதோராக்ஸ் மற்றும் நியூமோபெரிட்டோனியம்.
அறுவை சிகிச்சைக்கு உள்ளே தோலடி எம்பிஸிமா (முகம், கழுத்து, மார்புச் சுவர் மற்றும் விதைப்பையில் எம்பிஸிமாவாகக் காட்டப்படுகிறது) மற்றும் மீடியாஸ்டினல் நியூமோபிஸிமா (கள்)காஸ்ட்ரோஸ்கோபியின் போது எபிக்ளோட்டிஸின் நீர்க்கட்டியை கண்டறியலாம்) பொதுவாக சிறப்பு சிகிச்சை தேவையில்லை, மேலும் எம்பிஸிமா பொதுவாக தானாகவே சரியாகிவிடும்.
கடுமையான நியூமோத்தராக்ஸ் ஏற்படுகிறது d.அறுவை சிகிச்சை [அறுவை சிகிச்சையின் போது காற்று அழுத்தம் 20 mmHg ஐ விட அதிகமாக இருந்தால்]
(1mmHg=0.133kPa), SpO2<90%, அவசர படுக்கை மார்பு எக்ஸ்ரே மூலம் உறுதிப்படுத்தப்பட்டது], மூடிய மார்பு அறுவை சிகிச்சைக்குப் பிறகும் அறுவை சிகிச்சையைத் தொடரலாம்.வயது.
அறுவை சிகிச்சையின் போது வெளிப்படையான நிமோபெரிட்டோனியம் உள்ள நோயாளிகளுக்கு, மெக்ஃபார்லேண்ட் புள்ளியை துளைக்க நிமோபெரிட்டோனியம் ஊசியைப் பயன்படுத்தவும்.வலது கீழ் வயிற்றில் காற்றை வெளியேற்றி, அறுவை சிகிச்சை முடியும் வரை துளை ஊசியை அப்படியே விட்டுவிடுங்கள், பின்னர் வெளிப்படையான வாயு வெளியேற்றப்படவில்லை என்பதை உறுதிசெய்த பிறகு அதை அகற்றவும்.
இரைப்பை குடல் ஃபிஸ்துலா: எண்டோஸ்கோபிக் அறுவை சிகிச்சையால் ஏற்படும் செரிமான திரவம் ஒரு கசிவு வழியாக மார்பு அல்லது வயிற்று குழிக்குள் பாய்கிறது.
உணவுக்குழாய் மீடியாஸ்டினல் ஃபிஸ்துலாக்கள் மற்றும் உணவுக்குழாய் தோராசிக் ஃபிஸ்துலாக்கள் பொதுவானவை. ஃபிஸ்துலா ஏற்பட்டவுடன், மெயின்டாவிற்கு மூடிய மார்பு வடிகால் செய்யுங்கள்.மென்மையான வடிகால் வசதியில் போதுமான ஊட்டச்சத்து ஆதரவை வழங்குகிறது. தேவைப்பட்டால், உலோக கிளிப்புகள் மற்றும் பல்வேறு மூடும் சாதனங்களைப் பயன்படுத்தலாம், அல்லது முழு மூடியையும் மறுசுழற்சி செய்யலாம். ஸ்டெண்டுகள் மற்றும் பிற முறைகள் தடுக்கப் பயன்படுத்தப்படுகின்றன.ஃபிஸ்துலா. கடுமையான நிகழ்வுகளுக்கு உடனடி அறுவை சிகிச்சை தலையீடு தேவைப்படுகிறது.
3. அறுவை சிகிச்சைக்குப் பிந்தைய மேலாண்மை (f(ஓல்-அப்)
(1) தீங்கற்ற புண்கள்:நோயியல் கள்லிபோமா மற்றும் லியோமியோமா போன்ற தீங்கற்ற புண்களுக்கு கட்டாய வழக்கமான பின்தொடர்தல் தேவையில்லை என்று கூறுகிறது.
(2) தீங்கு விளைவிக்காத SMTஎறும்பு திறன்:உதாரணமாக, மலக்குடல் NETகள் 2 செ.மீ., மற்றும் நடுத்தர மற்றும் அதிக ஆபத்துள்ள GIST, முழுமையான நிலைப்படுத்தல் செய்யப்பட வேண்டும் மற்றும் கூடுதல் சிகிச்சைகள் (அறுவை சிகிச்சை, கீமோரேடியோதெரபி, இலக்கு சிகிச்சை) ஆகியவற்றை வலுவாகக் கருத்தில் கொள்ள வேண்டும். சிகிச்சை). திட்டத்தின் உருவாக்கம் பலதரப்பட்ட ஆலோசனையின் அடிப்படையிலும் தனிப்பட்ட அடிப்படையிலும் இருக்க வேண்டும்.
(3) குறைந்த வீரியம் மிக்க திறன் கொண்ட SMT:உதாரணமாக, சிகிச்சைக்குப் பிறகு ஒவ்வொரு 6 முதல் 12 மாதங்களுக்கும் EUS அல்லது இமேஜிங் மூலம் குறைந்த ஆபத்துள்ள GIST மதிப்பீடு செய்யப்பட வேண்டும், பின்னர் மருத்துவ வழிமுறைகளின்படி சிகிச்சையளிக்கப்பட வேண்டும்.
(4) நடுத்தர மற்றும் அதிக வீரியம் மிக்க திறன் கொண்ட SMT:அறுவை சிகிச்சைக்குப் பிந்தைய நோயியல் வகை 3 இரைப்பை NET, 2 செ.மீ க்கும் அதிகமான நீளம் கொண்ட பெருங்குடல் NET மற்றும் நடுத்தர மற்றும் அதிக ஆபத்துள்ள GIST ஆகியவற்றை உறுதிப்படுத்தினால், முழுமையான நிலைப்படுத்தல் செய்யப்பட வேண்டும் மற்றும் கூடுதல் சிகிச்சைகள் (அறுவை சிகிச்சை, கீமோரேடியோதெரபி, இலக்கு சிகிச்சை) ஆகியவற்றை கடுமையாக பரிசீலிக்க வேண்டும். சிகிச்சை). திட்டத்தின் உருவாக்கம்[எங்களைப் பற்றி 0118.docx]பல்துறை ஆலோசனை மற்றும் தனிப்பட்ட அடிப்படையில்.
நாங்கள், ஜியாங்சி ஜுவோருஹுவா மருத்துவ கருவி நிறுவனம், லிமிடெட்., சீனாவில் எண்டோஸ்கோபிக் நுகர்பொருட்களில் நிபுணத்துவம் பெற்ற ஒரு உற்பத்தியாளர், எடுத்துக்காட்டாகபயாப்ஸி ஃபோர்செப்ஸ், ஹீமோக்ளிப், பாலிப் கண்ணி, ஸ்க்லெரோதெரபி ஊசி, தெளிப்பு வடிகுழாய், சைட்டாலஜி தூரிகைகள், வழிகாட்டி கம்பி, கல் மீட்பு கூடை, நாசி பித்தநீர் வடிகால் வடிகுழாய்முதலியன பரவலாகப் பயன்படுத்தப்படுகின்றனEMR (EMR) என்பது, ஈஎஸ்டி,ஈ.ஆர்.சி.பி.. எங்கள் தயாரிப்புகள் CE சான்றிதழ் பெற்றவை, மேலும் எங்கள் ஆலைகள் ISO சான்றிதழ் பெற்றவை. எங்கள் பொருட்கள் ஐரோப்பா, வட அமெரிக்கா, மத்திய கிழக்கு மற்றும் ஆசியாவின் ஒரு பகுதிக்கு ஏற்றுமதி செய்யப்பட்டுள்ளன, மேலும் வாடிக்கையாளர்களிடையே பரவலாக அங்கீகாரத்தையும் பாராட்டையும் பெறுகின்றன!
இடுகை நேரம்: ஜனவரி-18-2024


